リハビリテーション部
リハビリテーション部の理念
脳卒中や骨折など、リハビリテーション(以下、リハビリと略します。)を必要とされる患者様に入院及び外来にて、短期集中的なリハビリを提供することにより、早期の在宅復帰・社会復帰を目指します。
特色
リハビリ部では、理学療法(運動療法と物理療法)・作業療法(日常生活動作訓練)を中心とした診療を行っています。対象疾患としては、脳血管疾患、骨関節疾患、神経・筋疾患による障害を主に、循環器疾患・呼吸器疾患などに引き続いて発生した障害も含め治療します。
松山市のほぼ中心部に位置する当院は、当院かかりつけの患者様だけでなく、市内の急性期病院で急性期を終えられた患者様も積極的に受け入れ、在宅復帰支援を行います。退院後のフォローについては、患者様居住地域にある既存の在宅ケア事業所へ確実に移管させていただきます。
施設


リハビリ棟は完全バリアフリーで、訓練フロアには理学療法室・作業療法室・言語療法室・物理療法室の各スペースをワンフロアに配備して利便性に配慮すると共に、モデルハウスを設けて在宅復帰を目標とした訓練を重視しています。浴室・トイレなどの住宅改修の支援をいたします。
運動療法
脳血管障害後遺症、骨折、肺炎・手術後の廃用症候群(寝たきりによる弊害)などで身体に障害のある人や障害の発生が予測される人に対して、基本動作能力(座る、立つ、歩くなど)の回復や維持、および障害の悪化の予防を目的に、運動療法や物理療法(温熱、電気等の物理的手段を治療目的に利用するもの)また、必要な場合においては装具・義肢などを用いて治療します。
理学療法の直接的な目的は運動機能の回復にありますが、一人ひとりの背景や目標を見据えて、基本的な生活動作の改善を図り、最終的にはQOL(※1)の向上も目標に訓練を進めていきます。
…「生命の質」「生活の質」「人生の質」と複数の意味があり、状況によって使い分けられています。
物理療法
主に整形外科疾患の消炎鎮痛を目的に、物理的エネルギーを用いる療法です。温熱療法では温熱の作用により軟部組織を柔らかくし関節の可動域を拡大、患部の血管拡張により循環が改善され痛みが軽減されます。電気療法では主に、低周波などの通電により、筋肉の緊張を和らげ痛みを軽減します。また、通電を利用し、麻痺した筋肉に対し再教育なども行います。牽引療法では脊椎を伸張することにより、しびれを軽減させます。マッサージでは、首・肩・腰などの痛みや手足の痛み・しびれ等に対し、原因となる部位に対し直接施術し、それらを取り除きます。
言語療法
脳卒中等により生じた、失語症、構音障害、高次脳機能障害などコミュニケーションの問題に対して言語リハビリテーションを実施しています。また、病気や加齢によってむせたり、飲み込むのに時間がかかってしまうなどの摂食嚥下障害の方に対して、嚥下リハビリテーションを実施しています。
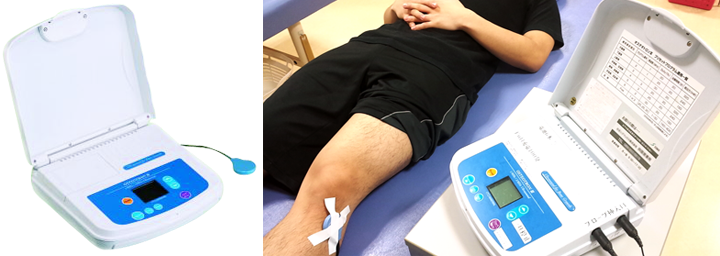
超音波骨折治療法
従来、骨癒合過程を促進する医療技術はありませんでしたが、超音波骨折治療法を骨折の手術後に追加することにより、通常よりも40%程度、骨癒合までの期間が短くなることが期待され、遷延癒合になる可能性を低減することが期待されます。
超音波骨折治療法は、微弱な超音波を1日1回20分間、骨折部に当てることで骨折治癒を促進する治療法です。対象は、四肢の骨折で骨折後3ヶ月以上経過して治癒が通常より遅い難治性骨折の場合や四肢の骨折の手術後で、受傷から3週間以内の場合(骨折の状態により実施するか判断します)に適応されます。
なお、骨折の治癒期間は、骨折部や周辺組織の損傷程度、全身状態(喫煙など)によって長引き、時には骨癒合が得られないこともあります。骨折の状態により、本治療法で促進した場合でも、そのようなケースが起こりうることをご理解ください。