診療・部門案内 Medical information
4/7火本日は救急
外来診療表 開く
診療科案内 開く
外来診療表 Outpatient doctor list
PDFで確認する(167KB)外来予定は都合(手術・学会等)により変更する場合があります。また、予約患者さんが多数いる場合など、受付終了時間が早まることがあります。
つきましては、事前にお電話にてご確認くださいませ。
| 日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|
| 日 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 内科診療内容詳細 | 午前 | 今岡 泉本 愛媛大学 | 林 末田 | 谷水 今岡 七條 | 休診 | 休診 | 林 泉本 藤澤 | 今岡 七條 |
| 午後 | 林 愛媛大学 愛媛大学 | 檜垣 門野 末田 | 山口教授(第1・3・5週) 七條 | 休診 | 休診 | 檜垣 中村 | 谷水 愛媛大学 | |
| 糖尿病専門外来 | 午前 | 担当医 | 休診 | 休診 | ||||
| 呼吸器内科 | 終日 | 休診 | 休診 | 担当医 | ||||
| 腹膜透析外来 | 午後 | 門野 | 休診 | 休診 | ||||
| 肝臓外来 | 午前 | 日浅教授(第2・4週) | 休診 | 休診 | ||||
| リウマチ・ 膠原病 |
午前 | 長谷川(月1回/不定期) | 休診 | 休診 | ||||
| 午後 | 休診 | 休診 | 長谷川(月1回/不定期) | |||||
| 睡眠時 無呼吸症候群 |
午後 | 休診 | 休診 | 中川(第1週) | ||||
| 睡 眠 | 午後 | 岡特任教授(月1回/不定期) | 休診 | 休診 | ||||
| 神経内科 | 午後予約のみ | 永井特任教授(第3週) | 休診 | 休診 | 多田(第2週) 伊藤(第4週) | |||
| 甲状腺 | 午前 | 松浦(第2週) | 休診 | 休診 | ||||
| もの忘れ外来 | 午前 | 越智(第1・3週) | 休診 | 休診 | ||||
| 胃カメラ | 午前 | 愛媛大学 | 泉本 | 泉本 | 休診 | 休診 | 神野 | 泉本 |
| 大腸カメラ | 午後 | 泉本 | 泉本 | 泉本 | 休診 | 休診 | 泉本 | 泉本 |
| 外科診療内容詳細 | 午前 | 担当医 | 児島 | 巻幡 白形 | 休診 | 休診 | 藤山 田村 | 山本 |
| 午後 | 担当医 | 藤山 | 山本 | 休診 | 休診 | 児島 田村 | 巻幡 | |
| 心臓血管外科診療内容詳細 | 午前 | 薦田第3週 | 休診 | 休診 | ||||
| 呼吸器センター 呼吸器外科診療内容詳細 |
午前 | 佐野 | 巻幡 | 休診 | 休診 | 佐野 | ||
| 午後 | 佐野 | 佐野 | 休診 | 休診 | 佐野 | 巻幡 | ||
| 形成外科診療内容詳細 | 午前 | 野澤 | 中岡 | 野澤 | 休診 | 休診 | 野澤 | 中岡 |
| 午後 | 中岡 | 野澤 | 中岡 | 休診 | 休診 | 野澤 | 野澤 | |
| 脳神経外科診療内容詳細 | 午前 | 中川 | 村上 | 休診 | 休診 | 渡邊教授 | 渡邊教授 or 田川 or 大塚 | |
| 午後 | 村上 | 休診 | 休診 | |||||
| 整形外科診療内容詳細 | 午前 | 亀井 川谷 林 上本(月1回)不定期 | 亀井 川谷 | 坂山 加藤 | 休診 | 休診 | 坂山(骨軟部腫瘍外来) 加藤 | 坂山 林 |
| 午後予約のみ | 加藤 | 加藤(デュオリス) | 坂山 加藤 村上 | 休診 | 休診 | 加藤 | 加藤 | |
| 関節治療センター診療内容詳細 | 午前 | 日野准教授 | 渡森 | 休診 | 休診 | 渡森 | ||
| 泌尿器科診療内容詳細 | 午前 | 矢野 or 担当医 | 休診 | 休診 | 担当医(第2・4週) | |||
| 午後 | 愛媛大学 | 武井 | 武井 | 休診 | 休診 | 武井 | 武井 | |
| 眼科診療内容詳細 | 午前 | 当番制 | 田坂 細川 | 篠崎 細川 | 休診 | 休診 | 田坂 篠崎 | 田坂 篠崎 |
| 午後 | 当番制 | 大橋(第2・4・5週) | 当番制 | 休診 | 休診 | 大橋 | 当番制 | |
| 角膜外来専門外来 | 午前 | 休診 | 休診 | 白石教授(愛大・第4週午前) | ||||
| 午後 | 坂根准教授(愛大・第1週午後) 井上助教(愛大・第3週午後) | 休診 | 休診 | |||||
| 緑内障外来 | 溝上准教授(愛大・不定期) 浪口助教(愛大・不定期) | 溝上准教授(愛大・毎週) | 休診 | 休診 | 溝上准教授(愛大・不定期) 浪口助教(愛大・不定期) | |||
| 眼瞼外来 | 鎌尾准教授(愛大・不定期) | 休診 | 休診 | 鎌尾准教授(愛大・不定期) | ||||
| 斜視・ 弱視外来 |
休診 | 休診 | 飯森助教(愛大・第3週) | |||||
| ドライアイ・ 涙道外来 |
鎌尾准教授(愛大・不定期) | 休診 | 休診 | 白石教授(愛大・第4週午前) | 鎌尾准教授(愛大・不定期) | |||
| 放射線診断・ IVR科 (放射線科)診療内容詳細 |
午前 | 田中 (画像診断外来) | 田中 (画像診断外来) | 休診 | 休診 | 田中 (画像診断外来) | ||
| 午後 | 田中(IVR外来) | 田中(IVR外来) | 田中(IVR外来) | 休診 | 休診 | 田中(IVR外来) | 田中(IVR外来) | |
| 人工透析 センター診療内容詳細 |
昼間 | 〇 | 〇 | 〇 | 〇 | 休診 | 〇 | 〇 |
| 夜間 | ― | 〇 | ― | 〇 | 休診 | 〇 | ― |
診療科案内 Medical information
内科・専門外来
当院の内科は一般内科だけでなく
専門分野に精通した内科医が数多く揃っているのが特徴です。
常勤医師による一般内科、循環器内科、糖尿病・内分泌内科、消化器・肝胆膵内科、腎臓内科・腹膜透析内科の診療に加えて、各種専門外来を開いています。
専門外来は呼吸器、リウマチ・膠原病、甲状腺・内分泌、脳神経、睡眠時無呼吸症候群・睡眠、物忘れに関わる専門診療をカバーし、主に愛媛大学医学部附属病院からの専門医・指導医の支援により高度な内科診療に満遍なく対応できる診療体制を確保しているのが特徴です。
また人間ドック、健康診断、検診およびそれらの2次精密検査、発熱外来にも対応しています。

実施している主な検査項目
- 超音波検査(循環器・肝胆膵、内分泌外分泌系検査等)
- レントゲン検査
- 血管造影
- CT検査(単純・造影、頭頚部・体幹・四肢)
- MRI検査(単純・造影、頭頚部・体幹・四肢)
- ホルター心電図
- 上部消化管内視鏡
- 下部消化管内視鏡検査
実施している主な治療項目
内科治療全般、消化器内視鏡治療(止血・ポリープ切除等)
担当医紹介
 Tanimizu Masahito
Tanimizu Masahito
- 診療科
- 内科
- 専門
- 消化器内科・内科認定医
- 所属学会
- 日本内科学会・日本在宅医療連合学会
- 卒業大学 / 年度
- 岡山大学 医学部 / 昭和57年(1982年)
 Higaki Jitsuo
Higaki Jitsuo
- 診療科
- 内科
- 専門
- 日本内科学会認定医/日本高血圧学会専門医・指導医/日本循環器学会専門医/日本腎臓学会専門医・指導医/日本老年病学会専門医
- 所属学会
- 日本内科学会・日本老年病学会・日本高血圧学会・日本透析医学会・日本循環器学会・日本腎臓学会
- 卒業大学 / 年度
- 大阪大学 医学部 / 昭和53年(1978年)
 Imaoka Masanori
Imaoka Masanori
- 診療科
- 内科
- 専門
- 総合内科専門医
- 所属学会
- 日本内科学会・日本老年病学会・日本糖尿病学会
- 卒業大学 / 年度
- 大阪大学 医学部 / 昭和61年(1986年)
 Hayashi Yutaka
Hayashi Yutaka
- 診療科
- 内科
- 専門
- 認定内科医・循環器専門医・老年病専門医
- 所属学会
- 日本内科学会・日本循環器学会・日本心臓病学会・日本高血圧学会・日本老年医学会・日本心臓リハビリテーション学会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 昭和61年(1986年)
 Kadono Mitsuki
Kadono Mitsuki
- 診療科
- 内科・腎臓内科・透析科
- 専門
- 総合内科専門医・認定内科医・腎臓専門医・透析専門医・医学博士
- 所属学会
- 日本内科学会・日本再生医療学会・日本腎臓学会・日本抗加齢医学会・日本透析学会・日本腹膜透析学会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 平成24年(2012年)
 Izumoto Hirofumi
Izumoto Hirofumi
- 診療科
- 内科
- 専門
- 日本内科学会認定内科医/日本消化器病学会消化器病専門医/日本消化器内視鏡学会消化器内視鏡専門医/上部消化管・大腸内視鏡スクリーニング認定医/日本ヘリコバクターピロリ学会ピロリ菌感染症認定医/厚生労働省臨床研修指導医
- 所属学会
- 日本内科学会・日本消化器病学会・日本消化器内視鏡学会・日本ヘリコバクターピロリ学会
- 卒業大学 / 年度
- 福岡大学 医学部 / 平成26年(2014年)
外科
消化器、呼吸器、一般外科を中心に良性、
悪性疾患の手術を主体とした診療を行っています。
高齢化に伴い、心臓・肺・肝臓・腎臓のご病気や糖尿病など、複数の合併症をお持ちの患者さんが増えています。当科では、手術に対する不安をできる限り軽減し、安心して治療を受けていただけるよう努めています。
そのため、内科医をはじめ、理学療法士や管理栄養士など多職種と連携し、患者さん一人ひとりの状態に応じた最良の治療方針を検討しています。また、多くの疾患において鏡視下手術を導入し、患者さんの身体的負担を抑えた手術を心がけています。
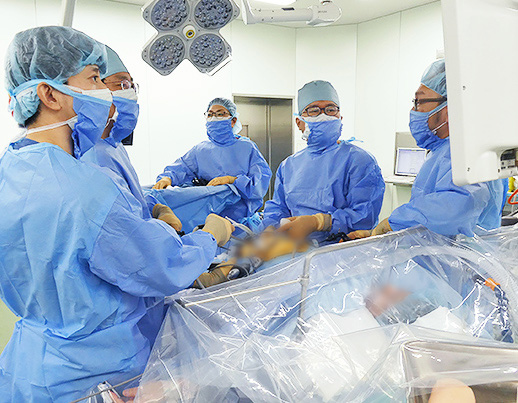
実施している主な治療項目
- 食道疾患
食道癌、逆流性食道炎、食道アカラシア、食道粘膜下腫瘍、食道憩室症、食道気管支瘻、食道・胃静脈瘤など - 肺疾患
肺癌、自然気胸、縦隔腫瘍 - 胃疾患
胃癌、胃悪性リンパ腫、胃平滑筋肉腫、その他の胃粘膜下腫瘍、難治性の胃・十二指腸潰瘍など
- 腸疾患
大腸癌(結腸・直腸・肛門の癌)、大腸ポリープ、炎症性腸疾患(潰瘍性大腸炎、クローン病など)、 急性虫垂炎、腸重積症、肛門疾患(痔核、痔瘻、裂肛)、直腸脱など - 肝疾患
慢性肝炎、肝内結石症、肝臓癌、胆管細胞癌、転移性肝癌など - 胆嚢・胆管・十二指腸乳頭疾患
胆石症、胆嚢炎、胆管炎、胆管拡張症(胆管嚢腫)、原発性硬化性胆管炎、膵胆管合流異常症、胆管癌、胆嚢癌など
- 膵疾患
急性膵炎、慢性膵炎、膵石症、膵嚢胞症、膵癌など - その他
鼠径ヘルニア、陰嚢水腫、停留水腫、臍ヘルニアなど
担当医紹介
 Kojima Yo
Kojima Yo
- 診療科
- 外科
- 専門
- 日本外科学会専門医・認定医
日本がん治療認定医
- 所属学会
- 日本外科学会、日本栄養治療学会、日本消化器内視鏡学会、日本消化器病学会
- 卒業大学 / 年度
- 宮崎医大学 医学部 / 平成2年(1990年)
- 認定資格
-
日本外科学会認定医 専門医、日本がん治療認定医機構がん治療認定医
日本静脈経腸栄養学会認定医
 Fujiyama Toshiyuki
Fujiyama Toshiyuki
- 診療科
- 外科
- 専門
- 日本外科学会専門医・麻酔科標榜医
- 所属学会
- 日本外科学会・日本消化器外科学会・日本救急医学会・日本整形外科学会・日本病態栄養学会・日本透析学会
- 卒業大学 / 年度
- 藤田保健衛生大学 医学部 / 平成9年(1997年)
 Yamamoto Yuji
Yamamoto Yuji
- 診療科
- 外科・消化器外科
- 専門
- 日本外科学会専門医・指導医・日本消化器外科学会専門医・指導医
- 所属学会
- 日本外科学会・日本消化器外科学会・日本内視鏡外科学会・日本癌治療学会・日本臨床外科学会・日本大腸肛門病学会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 平成12年(2000年)
 Shirakata Masahito
Shirakata Masahito
- 診療科
- 外科・人工透析センター
- 専門
- 日本透析医学会専門医 指導医・日本外科学会認定登録医・日本消化器外科学会認定医・日本アフェレシス学会認定専門医
- 所属学会
- 日本透析医学会・日本外科学会・日本消化器外科学会・日本アフェレシス学会
- 卒業大学 / 年度
- 岡山大学 医学部 / 昭和45年(1970年)
 Morimoto Yosuke
Morimoto Yosuke
 Akasaka Shozo
Akasaka Shozo
- 診療科
- 外科
- 専門
- 日本外科学会認定医・外科専門医/日本消化器外科学会消化器外科専門医・指導医/日本消化器外科学会消化器がん外科治療認定医/日本人間ドック・予防医療学会認定医/日本医師会認定産業医
- 所属学会
- 日本外科学会・日本消化器外科学会・日本人間ドック・予防医療学会・日本透析医学会
- 卒業大学 / 年度
- 徳島大学 医学部 / 平成3年(1991年)
呼吸器センター・呼吸器外科
診断から治療まで一貫した
呼吸器診療を行っています。
2025年4月より本格的に呼吸器センターを開設し、愛媛大学先進呼吸器外科学講座と連携して、診断から治療、胸部手術など幅広く対応しています。
呼吸器外科医および放射線診断・IVR科医師による体制のもと、CTガイド下生検、カテーテル治療、ラジオ波焼灼術など、先進的な画像下治療にも対応しています。
また、愛媛大学附属病院呼吸器センターのサテライトセンターとして、大学と密接に連携し、重症例にも切れ目のない診療体制を整えています。
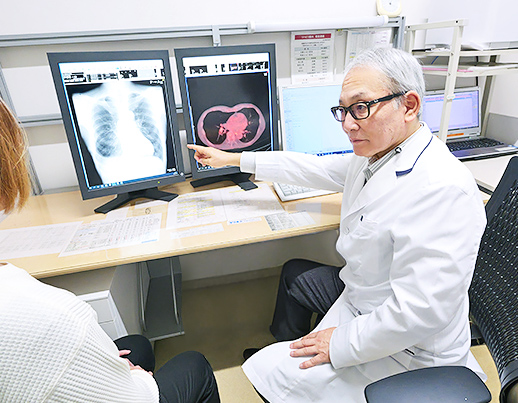
実施している主な治療項目
- 原発性肺癌
- 転移性肺腫瘍
- 肺良性腫瘍
- 嚢胞性肺疾患
- 気胸
- 感染性疾患
(肺アスペルギルス症、肺膿瘍、膿胸など)
- 胸膜中皮腫
- 気管・気管支腫瘍
- 縦隔腫瘍
せき、たん、血たん、胸・背中・肩の痛み、呼吸困難、胸部違和感、倦怠感、体重減少などの症状がある方、または症状がなくても健康診断や胸部レントゲン、CTなどで異常を指摘された方が対象になります。
担当医紹介
 Sano Yoshifumi
Sano Yoshifumi
- 診療科
- 呼吸器センター
- 専門
- 日本外科学会外科認定医・外科専門医・指導医/日本呼吸器外科学会専門医・指導医/がん治療認定医・日本呼吸器学会呼吸器専門医
- 所属学会
- American Society of Clinical Oncology、European Society of Thoracic Surgeons、International Association for Study of Lung Cancer、日本外科学会、日本臨床外科学会、日本胸部外科学会、日本呼吸器外科学会、日本呼吸器学会、日本肺癌学会、日本呼吸器内視鏡学会、日本癌治療学会、日本内視鏡外科学会、日本気胸・嚢胞性肺疾患学会、日本ロボット外科学会、日本小切開・鏡視外科学会、日本胸腺研究会、呼吸器胸腔鏡手術研究会、単孔式胸腔鏡下手術研究会
- 卒業大学 / 年度
- 山口大学 医学部 / 昭和60年(1985年)
 Makihata Satoshi
Makihata Satoshi
- 診療科
- 呼吸器外科
- 所属学会
- 日本外科学会・日本呼吸器外科学会・日本胸部外科学会・日本内視鏡外科学会
- 卒業大学 / 年度
- 福岡大学 医学部 / 平成5年(1993年)
形成外科
身体のかたちと働きを整え、
より良い日常生活につなげる診療を行っています。
形成外科は、生まれつきの異常や、けが・手術などにより変形した身体を、正常に近い形に再建することで、機能の回復と生活の質の維持・向上を目指す診療科です。
当院の形成外科では、先天異常、外傷後変形、瘢痕、腫瘍切除後の再建など、さまざまな疾患や状態に対して、治療および診療相談を行っています。
患者さん一人ひとりの状態に応じて、機能面と整容面の両面を考慮した治療方針を検討し、適切な医療の提供に努めています。

実施している主な治療項目
- 先天性疾患(生まれながらの異常)
- 外傷(ケガ、きず)
- 皮膚・皮下腫瘍(皮膚や皮膚の下のできもの)
- アザ(顔や体の色調の異常)
- 変性疾患・加齢疾患(加齢などに伴っておこる体の異常)
- 抗加齢医療(顔のくすみ、シミ、毛穴の開き、赤ら顔などへの対処)
担当医紹介
 Nozawa Ryota
Nozawa Ryota
- 診療科
- 形成外科
- 専門
- 日本形成外科学会専門医・皮膚腫瘍外科分野指導医・日本創傷外科学会専門医
- 所属学会
- 日本形成外科学会・日本創傷外科学会・日本美容皮膚科学会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 平成7年(1995年)
 Nakaoka Hiroki
Nakaoka Hiroki
- 診療科
- 形成外科
- 専門
- 形成外科専門医・皮膚科専門医・レーザー専門医
- 所属学会
- 日本形成外科学会・日本皮膚科学会・日本レーザー医学会・日本血管腫血管奇形学会・日本皮膚悪性腫瘍学会・日本頭蓋顎顔面外科学会・日本美容皮膚科学会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 昭和58年(1983年)
脳神経外科
頭痛・めまいから専門的な脳疾患まで、専門医と地域医療の連携で幅広く対応します。
南松山病院の脳神経外科では、週4日、経験豊富な医師による外来診療を行っています。
脳や神経に関わる様々な症状・疾患を幅広く診察し、必要に応じて精密な検査や専門的な治療につなげています。
診療対象は脳神経外科領域の疾患全般で、頭部外傷、頭痛、めまいなど、比較的よくみられる症状から、脳血管障害、脳腫瘍、水頭症など、手術治療が検討される疾患まで対応しています。
院内にはCT・MRIなどの画像診断機器を備えており、迅速かつ的確な診断に努めています。
また、当院では神経内科の診療体制も整っており、症状や病状に応じて適切な診療科が連携しながら対応します。
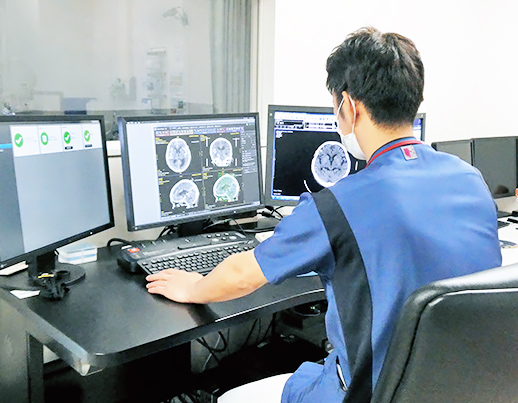
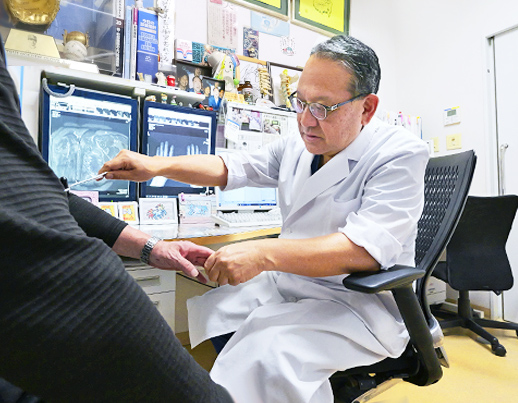
整形外科・骨軟部腫瘍センター
整形外科医は常勤5名、関節センター2名の体制で、県立中央病院に次ぐ年間約1,400例の手術実績を有しています。
2011年には、民間病院として日本で初めて骨・軟部腫瘍を専門とする「骨軟部腫瘍センター」を開設し、現在では年間120~150件の手術を行っています。
また、2025年5月には、105歳で右、106歳で左の大腿骨近位部骨折の手術を受け、再び歩けるようになった108歳の患者さんの症例が、世界最高齢での手術成功例として英文医学誌「Medicine」に掲載されました。この患者さんを含む3名の方が、テレビ朝日「ナニコレ珍百景」に、さらに1名の方が日本テレビ「世界仰天ニュース」に取り上げられています。
さらに2019年には関節センターを開設し、人工膝関節・股関節・肩関節などの手術を中心に、多くの患者さんの治療を行っています。
実施している主な検査項目
- 採血
- レントゲン
- CT
- 超音波エコー(Ultra-Sound)
- MRI(腫瘍に関しては造影MRI(Gd))
- ABI
- DXA(骨塩量)
実施している主な治療項目
手術を必要とする脊椎疾患を除き、整形外科領域のほぼすべての疾患に対応しています。
担当医紹介
 Sakayama Kenshi
Sakayama Kenshi
- 診療科
- 整形外科
- 専門
- 日本整形外科学会専門医・指導医、日本整形外科学会脊椎脊髄病医、愛媛県ラグビー協会医務委員長・理事、愛媛県柔道協会評議員、愛媛大学柔道部顧問、愛媛大学医学部(ラグビー部・柔道部)名誉顧問、関西ラグビー協会医務委員
- 所属学会
- 日本整形外科学会・日本医史学会・中部日本整形災害外科学会・日本サルコーマ治療研究学会(JSTAR)・日本骨軟部肉腫治療研究会(JMOG)・国際整形災害外科学会(SICOT)
- 卒業大学 / 年度
- 愛媛大学 医学部医学科 / 昭和62年(1987年)
 Kamei Setsuya
Kamei Setsuya
- 診療科
- 整形外科
- 専門
- 医学博士・整形外科専門医・整形外科指導医・スポーツ整形外科・外傷一般
- 所属学会
- 日本整形外科学会・日本サルコーマ治療研究学会(JSTAR)・人工関節学会、日本膝関節学会、日本整形外傷学会、中部日本整形災害外科学会、中四国整形外科学会、骨軟部肉腫治療研究会(JMOG)
- 卒業大学 / 年度
- 愛媛大学 医学部 / 平成14年(2002年)
愛媛大学 医学部大学院 / 平成21年(2009年)
 Kato Minoru
Kato Minoru
- 診療科
- 整形外科
- 専門
- 整形外科・日本整形外科学会認定専門医
- 所属学会
- 日本整形外科学会・日本臨床整形外科学会・日本脊椎脊髄病学会・日本リハビリテーション学会
- 卒業大学 / 年度
- 京都大学 医学部 / 昭和37年(1962年)
 Kawatani Kazuki
Kawatani Kazuki
 Hayashi Mizuaki
Hayashi Mizuaki
- 診療科
- 整形外科
- 所属学会
- 日本整形外科学会・日本肩関節学会・日本人工関節学会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 令和元年(2019年)
関節治療センター
当院の関節治療センターでは、関節疾患に対して、
正確な情報と安全で質の高い治療の提供を行っています。
地域の皆様に関節疾患・治療に関する正確な情報と、安全で質の高い関節治療を提供することを目的として、2019年4月に関節治療センターを開設しました。
当センターは、愛媛大学関節機能再建学講座および愛媛大学人工関節センターと連携し、人工関節置換術や関節鏡視下手術など、幅広い手術治療に対応しています。人工関節治療により日常生活動作の改善が期待でき、患者さんの希望する時期に手術を受けていただける体制を整えています。

担当医紹介
 Hino Kazunori
Hino Kazunori
- 診療科
- 関節治療センター
- 専門
- 愛媛大学 関節機能再建学准教授・日本整形外科学会専門医・日本人工関節学会認定医・関節鏡技術認定医・日本スポーツ協会公認スポーツドクター
- 所属学会
- 日本整形外科学会・日本人工関節学会 評議員・日本膝関節学会 評議員・日本スポーツ整形外科学会 評議員・日本臨床バイオメカニクス学会・日本CAOS(Computer Assisted Orthopaedic Surgery)研究会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 平成10年(1998年)
- 認定資格
-
【専門】
年間約300症例を超える膝関節手術を執刀するスポーツ、膝関節専門医。愛媛FC、愛媛FCレディース、FC今治などのハイレベルスポーツ選手の膝関節治療も担当。
最先端の手術理論と技術を取り入れ、低侵襲で痛みが少なく、術後機能を最大限に引き出す治療を心掛けております。医学博士
愛媛大学医学部附属病院 人工関節センター(研究開発部長)
<HPはこちら>愛媛FC FC今治 Dr 愛媛大学医学部附属病院 人工関節センター
<HPはこちら>リビングまつやまで紹介されました。
<該当記事はこちら>人工関節ドットコムにインタビュー記事が掲載されました。
<該当記事はこちら>女性セブンにて「最強の膝の名医」として紹介されました。
<該当記事はこちら>当院の人工膝関節全置換術に関する研究成果が、整形外科分野で最高峰とされる国際専門誌に掲載されました。
<該当記事はこちら>Kazunori HinoDepartment of Bone and Joint SurgeryEhime University Graduate School of medicineArtificial Joint Integrated Center:AJICShitsukawa, Toon, Ehime,791-0295 JAPAN
 Kamei Setsuya
Kamei Setsuya
- 診療科
- 整形外科
- 専門
- 医学博士・整形外科専門医・整形外科指導医・スポーツ整形外科・外傷一般
- 所属学会
- 日本整形外科学会・日本サルコーマ治療研究学会(JSTAR)・人工関節学会、日本膝関節学会、日本整形外傷学会、中部日本整形災害外科学会、中四国整形外科学会、骨軟部肉腫治療研究会(JMOG)
- 卒業大学 / 年度
- 愛媛大学 医学部 / 平成14年(2002年)
愛媛大学 医学部大学院 / 平成21年(2009年)
 Watamori Kunihiko
Watamori Kunihiko
泌尿器科
尿路系から内分泌疾患まで、
幅広い泌尿器科診療に対応しています。
腎臓・膀胱・尿道などの尿路系疾患に加え、前立腺・精巣・陰茎などの男性器疾患、ならびに副腎・副甲状腺などの内分泌臓器を対象として、幅広い診療を行っています。
前立腺特異抗原測定、尿失禁や過活動膀胱に対する治療、前立腺肥大症に対する内服薬治療および内視鏡手術、ED(勃起不全)の治療、血尿をきたす疾患の診断・治療などに対応しています。
患者さん一人ひとりの症状や年齢、生活背景に応じて、適切な検査・治療方針を検討し、安心して受診いただける診療体制を整えています。
実施している主な検査項目
- 尿検査
- CT
- 血液検査
- MRI
- 超音波検査
- 単純X線撮影
- 細菌培養検査
- 膀肌尿道内視鏡検査
実施している主な治療項目
- 腎臓癌
- 膀胱炎
- 尿管結石
- 膀胱癌
- 尿道炎
- 過活動膀脱
- 前立腺癌
- 精巣上体炎
- 神経因性膀脱
- 前立腺炎
- 陰嚢水腫
- 前立腺肥大症
【腫瘍(の疑い)を指摘されたとき】
腫瘍の手術、または手術による詳しい検査が必要と判断される場合には、
愛媛大学医学部附属病院、愛媛県立中央病院 がんセンター、松山赤十字病院などの高度医療機関をご紹介し、受診していただくことが多くあります。
担当医紹介
 Takei Shunsaku
Takei Shunsaku
- 診療科
- 泌尿器科・透析科
- 専門
- 日本泌尿器科学会専門医・日本透析医学会専門医・指導医・医学博士
- 所属学会
- 日本泌尿器科学会・日本透析医学会
- 卒業大学 / 年度
- 愛媛大学 医学部医学科 / 平成2年(1990年)
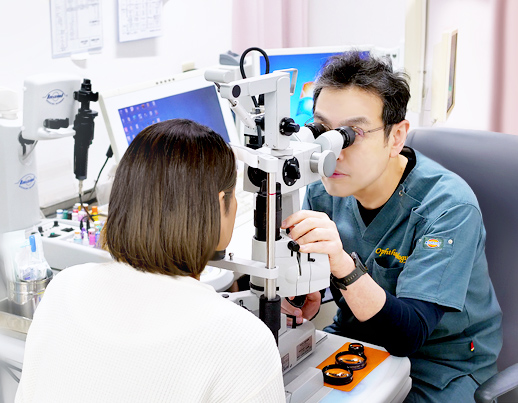
眼科
地域に根ざし、
専門性の高い眼科診療を提供しています。
当院の眼科は1999年に開設され、約25年にわたり、地域の医療機関と連携しながら診療を行ってきました。白内障手術に加え、緑内障手術や網膜硝子体手術にも対応し、紹介患者数および手術件数は年々増加しています。
2021年4月より常勤医師4名体制となり、完全予約制のもと、看護師・視能訓練士・医療クラークが連携して、円滑な外来診療を行っています。
また、愛媛大学医学部眼科学教室と連携し、専門性の高い外来診療および手術を行うとともに、アイセンターとして幅広い疾患に対応しています。
担当医紹介
 Ohashi Yuichi
Ohashi Yuichi
- 診療科
- 眼科
- 専門
- 眼科専門医
- 所属学会
- 日本眼科学会・日本角膜学会・日本眼感染症学会・日本コンタクトレンズ学会・日本涙道涙液学会・日本眼科アレルギー学会・日本眼科手術学会・日本白内障屈折矯正手術学会(JSCRS)
- 卒業大学 / 年度
- 大阪大学 医学部 / 昭和50年(1975年)
 Tasaka Yoshitaka
Tasaka Yoshitaka
- 診療科
- 眼科
- 専門
- 日本眼科学会専門医・眼科PDT認定医・ICL認定医・臨床研修指導医
【専門】網膜硝子体疾患・白内障
- 所属学会
- 日本眼科学会・日本眼科医会・日本眼科手術学会・日本網膜硝子体学会・日本白内障屈折矯正手術学会・日本眼感染症学会
- 卒業大学 / 年度
- 愛媛大学 医学部医学科 / 平成7年(1995年)
 Shinozaki Tomoharu
Shinozaki Tomoharu
- 診療科
- 眼科
- 専門
- 眼科専門医・ボトックス講習会受講修了認定医・視覚障害者用補装具適合判定医師・オルソケラトロジー講習会受講修了認定医
- 所属学会
- 日本眼科学会・日本眼感染症学会・日本網膜硝子体学会・日本角膜学会
- 卒業大学 / 年度
- 杏林大学 医学部 / 平成16年(2004年)
 Hosokawa Hiroko
Hosokawa Hiroko
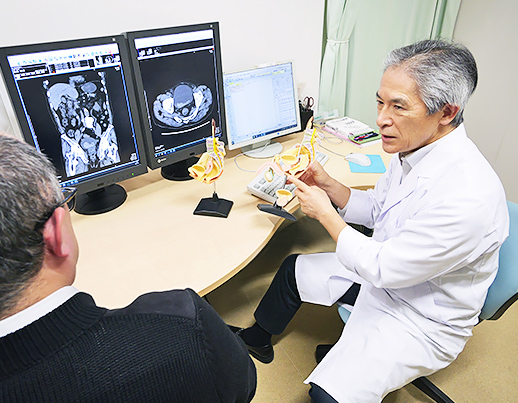
放射線診断・IVR科 (放射線科)
画像診断とIVR治療で、正確な診断と治療を支えています。
放射線部は、放射線診断専門医・IVR専門医1名をはじめ、診療放射線技師6名、看護師1名、事務員1名の体制で診療を行っています。
CTやMRIなどの各種医療機器を用いて得られた生体情報を画像化し、正確な診断に必要な情報を診療の場へ提供しています。
また、画像診断だけでなく、インターベンショナルラジオロジー(IVR)による低侵襲な治療を積極的に導入し、患者さんの身体的負担を抑えた治療にも取り組んでいます。
2012年の新棟移転に伴い最新鋭の放射線機器を導入し、さらに2022年にはCTおよびMRIの機器更新・バージョンアップを行うことで、最新の医療ニーズに対応できる検査・治療体制を整えています。
担当医紹介
 Tanaka Hiroaki
Tanaka Hiroaki
- 診療科
- 放射線診断・IVR科
- 専門
- 日本医学放射線学会診断専門医・日本IVR学会専門医・日本脈管学会専門医・日本腹部救急医学会認定医・日本門脈圧亢進症学会認定医・浅大腿動脈ステントグラフト実施医
- 所属学会
- 日本医学放射線学会/日本IVR学会・評議員/日本IVR中国四国地方会・世話人/日本脈管学会・評議員/日本腹部救急学会・評議員/救急放射線研究会・世話人/日本門脈圧亢進症学会/日本血管外科学会/日本静脈学会/日本透析アクセス医学界/透析バスキュラーアクセスインターベンション治療医学会/Cardiovascular and lnterventional Radiological Soctety of Europa(CIRSE)
- 卒業大学 / 年度
- 愛媛大学 医学部 / 昭和63年(1988年)
透析センター
慢性腎不全をはじめとする疾患に対し、
透析治療を行っています。
当センターでは昭和49年9月より透析治療を実施しており、平成7年からは日本透析医学会認定施設となりました。
長年の経験を活かして透析忠者様の合併症に速やかに対処できるよう、各診療科との協力体制のもとで治療しています。
透析ベンド数は100床を備えて、血液透析(HD)・血液透析濾過(HDF)・持続的携行式腹膜透析(CAPD)・血漿交換療法。血漿吸着療法を行っています。

実施している主な治療項目
- 血液透析療法(HD)
- 血液透析濾過療法(HDF)
- 持続的携行式腹膜透析(CAPD)
- 単純血漿交換療法
- 二重濾過血漿分離交換療法
- 血漿冷却濾過法
- 吸着療法(LDLコレステロール、ビリルビンなど)
担当医紹介
 Takei Shunsaku
Takei Shunsaku
- 診療科
- 泌尿器科・透析科
- 専門
- 日本泌尿器科学会専門医・日本透析医学会専門医・指導医・医学博士
- 所属学会
- 日本泌尿器科学会・日本透析医学会
- 卒業大学 / 年度
- 愛媛大学 医学部医学科 / 平成2年(1990年)
 Seno Shingo
Seno Shingo
- 診療科
- 透析科・総合診療科
- 専門
- 外科認定専門医・透析専門医
- 所属学会
- 日本外科学会・日本透析学会
- 卒業大学 / 年度
- 日本大学 医学部 / 昭和55年(1980年)
 Shirakata Masahito
Shirakata Masahito
- 診療科
- 外科・人工透析センター
- 専門
- 日本透析医学会専門医 指導医・日本外科学会認定登録医・日本消化器外科学会認定医・日本アフェレシス学会認定専門医
- 所属学会
- 日本透析医学会・日本外科学会・日本消化器外科学会・日本アフェレシス学会
- 卒業大学 / 年度
- 岡山大学 医学部 / 昭和45年(1970年)
 Kadono Mitsuki
Kadono Mitsuki
- 診療科
- 内科・腎臓内科・透析科
- 専門
- 総合内科専門医・認定内科医・腎臓専門医・透析専門医・医学博士
- 所属学会
- 日本内科学会・日本再生医療学会・日本腎臓学会・日本抗加齢医学会・日本透析学会・日本腹膜透析学会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 平成24年(2012年)
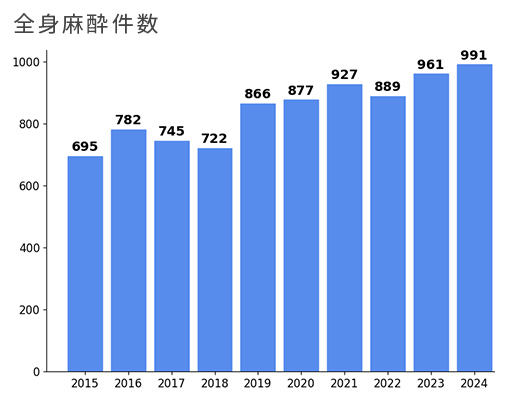
麻酔科
安全を最優先に、
手術を支える麻酔管理を行っています。
麻酔室では、患者さんの安全を最優先に考え、全身麻酔を中心とした麻酔管理を行っています。
手術中は、呼吸や循環など全身の状態を継続的に監視し、安定した麻酔管理に努めています。
また、外科系各科や手術室スタッフと綿密に連携し、手術が円滑かつ安全に進行するよう支援しています。患者さんが安心して手術を受けられる環境づくりと、質の高い手術医療の提供を支える役割を担っています。
担当医紹介
 Yamamoto Hiroshi
Yamamoto Hiroshi
 Tokuoka Hironobu
Tokuoka Hironobu
- 診療科
- 麻酔科
- 専門
- 麻酔科専門医(日本専門医機構)・麻酔科認定医(日本麻酔科学会)・麻酔科標榜医・日本医師会認定産業医
- 所属学会
- 日本麻酔科学会・日本臨床麻酔科学会・日本ペインクリニック学会
- 卒業大学 / 年度
- 愛媛大学 医学部 / 昭和63年(1988年)
自費診療
ライフスタイルや価値観に合わせた、
医療の選択肢としての自費診療
南松山病院では、患者さま一人ひとりのライフスタイルや価値観に合わせたより質の高い医療と快適な生活の実現を目指し、保険診療に加えて各専門科で「自費診療(自由診療)」を行っています。
最先端の医療技術を、安心・安全な医療機関の環境のもとで受けていただけます。
また、病気の早期発見・予防を目的とした人間ドック・健康診断も実施しています。
下記より、各診療科の自費診療メニューをご覧ください。
看護部
患者さんのそばで、日常と治療を支える看護を行っています。
看護部では、急性期から療養期まで幅広い病期に対応し、患者さん一人ひとりの状態に応じた看護を提供しています。
外来・病棟・手術室・透析室など各部門と連携し、医師・薬剤師・リハビリスタッフなど多職種と協働しながら、安心して治療を受けていただける環境づくりに取り組んでいます。
また、患者さんやご家族の思いに寄り添い、日常生活の支援から退院後の生活を見据えた関わりまで、継続した看護を大切にしてきました。今後も、地域に根ざした病院の看護部として、信頼される看護の実現を目標に、日々の実践を重ねて参ります。

- 看護部理念 Philosophy
-
- 01. 明るく、優しく、思いやりのある姿勢を大切にした看護を提供します。
- 02. 高度な医療に対応し、安全で安楽な看護を提供します。
- 03. 地域との連携を大切にし、患者さんを生活者として看護します。
看護区分・方式

- 一般病棟
- 10:1
- 療養病棟
- 20:1
- 回復期リハビリテーション病棟
- 15:1
内視鏡室
内視鏡室では、内視鏡(ファイバースコープ)を用いて、消化管疾患の診断および治療を行っています。
上部消化管内視鏡検査(胃カメラ)や大腸内視鏡検査(大腸カメラ)を実施しており、土曜日・日曜日も平日と同様に内視鏡検査を行っています。お仕事などの都合で平日の受診が難しい方にも、受けていただきやすい体制です。
人間ドックをご希望の方については、胃透視検査を内視鏡検査へ随時変更しています。
検査時の介助は、消化器内視鏡技師の資格を有する専属スタッフが担当し、安全で円滑な検査に努めています。また、内視鏡機器の洗浄・消毒は、消化器内視鏡ガイドラインに準拠して行い、感染予防にも十分配慮しています。

実施している主な検査項目
- 上部内視鏡検査
- 下部内視鏡検査
- 気管支鏡
実施している主な治療項目
- 経鼻内視鏡検査
- 内視鏡的止血術
- 内視鏡的粘膜切除術
- ポリープ切除術
- 食道静脈瘤結紮術・硬化術
- 胃瘻造設術
- 異物除去術
救急部
地域救急の中核として、幅広い救急医療を担っています。
昭和49年9月の開院当初より、外科および透析などの専門性を活かし地域に根ざした救急病院として診療を開始しました。
その後、昭和53年4月からは、松山市の二次輪番制救急へ本格的に参加し、現在では中核病院の一つとしての役割を果たしています。
直接病院を受診(walk-in)する患者さんから、松山市消防局や松山市周辺からの救急車での搬入される交通事故をはじめとした外傷から、心筋梗塞や脳血管障害などの内科疾患までの幅広い救急疾患を積極的に受け入れ治療にあたっています。
また、平成16年10月より臨床研修協力病院として、愛媛大学附属病院と連携した卒後臨床研修を行い、教育病院としての役割も担っています。

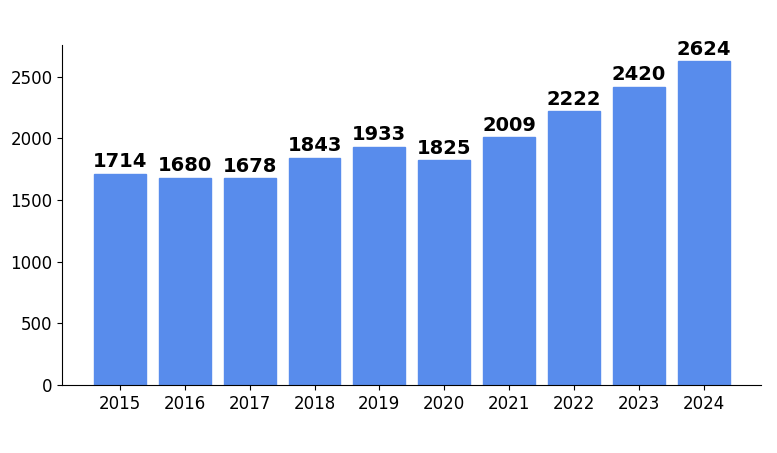
救急受け入れ件数の推移
| 2015年 | 2016年 | 2017年 | 2018年 | 2019年 |
|---|---|---|---|---|
| 1,714件 | 1,680件 | 1,678件 | 1,843件 | 1,933件 |
| 2020年 | 2021年 | 2022年 | 2023年 | 2024年 |
|---|---|---|---|---|
| 1,825件 | 2,009件 | 2,222件 | 2,420件 | 2,624件 |
薬剤部
多職種と連携しながら、安全で適切な薬物療法を支え、患者さん一人ひとりに応じた薬剤管理を行っています。
薬剤部は、薬剤師8名、助手2名で「薬剤師としての専門性を生かし、チーム医療の中で薬物療法の向上を目指す」という理念を実現すべく活動しています。
主な業務は、調剤、薬剤管理指導・病棟活動、医薬品情報、院内製剤調製、購入・在庫・使用期限のチェックなどの医薬品管理、薬物血中モニタリング、薬学部学生の教育です。薬剤管理指導は全病棟に1~2名の担当者を配置し、入院患者の薬歴管理と服薬支援を介して薬物療法の支援を行っています。
外来は95%以上が院外処方のため院内処方での調剤数は少ないのですが、外来患者さんに対し自己注射や吸入薬の指導やスタッフから依頼のあった薬剤説明を行っています。

特長

薬剤師はオールラウンダー
薬剤師の人数が少ないため、各業務を分業ではなく、各々の薬剤師が調剤、病棟活動など全ての業務を行い、全員が同じレべルで全ての業務が行える体制をとっています。
全ての業務を並行して行うことにより業務に関する知識が幅広く身に付き、オールラウンドに業務を行うことができます。

病棟業務から調剤業務が
スムーズに行える
病床数が総合病院ほど多くないため、病棟業務で入院患者さんの情報を薬剤師が詳しく把握しており、調剤業務がスムーズに行えます。
また、医師、看護師からの相談が多く、薬剤師の薬学的な提案が処方に反映しやすい環境です。

カンファレンス・チーム活動に参加
薬剤師は全病棟のカンファレンス、退院支援カンファレンス、透析センターカンファレンスに参加し、感染対策チーム、栄養サポートチーム、褥瘡対策チーム、糖尿病チーム、心臓リハビリチーム、腹膜透析チーム等の一員として活動しています。

薬学部学生の実務実習
薬学部学生の長期実務実習が開始となった2010年から毎年5~6名の実習生を受け入れています。
全薬剤師が実習を担当し、日常業務の経験以外に有意義な実習になるようそれぞれが工夫をした講義、演習を行っています。
専門・認定薬剤師
- 認定実務実習指導薬剤師 2名
- 日病薬認定指導薬剤師 1名
- 日病薬薬学認定薬剤師 2名
- 医療安全管理者 1名
- HIV感染症専門薬剤師 1名
- スポーツファーマシスト 1名
以上の専門・認定資格を取得しており、現在、日本糖尿病療養指導士、腎臓病薬物療法認定薬剤師など資格についても取得を予定しています。
一般名について
後発品のあるお薬については「商品名」でなく、「一般名(成分の名前」」での処方記載が推奨されています。また、医薬品の供給が不安定な場合でも一般名で処方することにより、必要なお薬を患者さんに提供しやすくなります。
これらの理由により、当院では2024年8月27日より後発医薬品のある医薬品については特定の商品名ではなく、薬剤の成分をもとにした「一般名処方」に変更しております。
疑義照会について
当院の院外処方箋に対する疑義照会については、所定の様式を用いてFAXで送付願います。
後発医薬品への変更時、書面やFAXでの報告は必要ありません。(2024年6月1日より)
お薬手帳に記載を行い、医療機関に提示するよう指導をお願いいたします。
詳細は下記文書をご覧ください。
臨床検査部
正確な検査を通じて
診断と治療の質を支え、
日々の医療を検査の立場から
支援しています。
臨床検査部では、血液学検査、止血線溶検査、生化学・免疫血清学検査、検尿一般検査、細菌検査、生理機能検査などの業務を行っています。
また、ICT(感染制御チーム)、NST(栄養サポートチーム)、糖尿病チームなどに技師を派遣し、診療支援業務を行っています。
救急指定日には、24時間体制で検査を行っています。患者さんがより良い医療を受けていただけるよう、日々正確な検査を行っています。

基本方針と概要
- 基本方針
- 1.臨床検査の精度、正確さに努め、高度で良質な検査技術を身につけ、臨床に迅速に検査結果を報告する。
2.チーム医療に積極的に参加し、臨床検査技師としての知識、技術を存分に発揮し、病院医療に貢献する。
3.院内で実施している検査に対応できる臨床検査技師の育成に努める。
- 概要
- 臨床検査部では部門基本方針の下、医師1名・臨床検査技師10名のスタッフで業務に従事しています。
専門免許である緊急検査士、超音波検査士、血管診療技師を所得してる技師も在籍しており、患者さんがより良い医療を受けていただけるよう、日々迅速かつ正確な検査を行っています。
業務内容

検体検査業務
血液学検査、臨床化学検査、血清免疫学検査、検尿一般検査、ウイルス検査、輸血検査、細菌検査などの様々な検査を行っています。
適切な診断、治療を行う際に必要な検査データを、専門的な知識をもって迅速かつ正確に、臨床の場に提供しています。
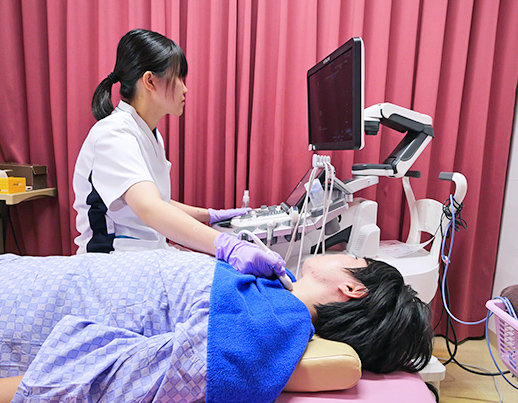
生体検査業務
心電図検査、呼吸機能検査、血圧脈波検査、聴力検査、超音波検査などを行つています。
また、自己血糖測定指導、睡眠時無呼吸症候群関連の指導も行い、病気の診断や治療方針、予後の判定を決定するのに必要な情報を提供できるように努めています。

チーム医療業務
ICT(感染制御チーム)に参加し、細菌検査での薬剤耐性菌の報告、年間アンチバイオグラム等、臨床の場に提供しています。
NST(栄養サポートチーム)でリストアップされた患者の検査値を提出し、NSTカンフアレンスに参加、他部署との連携を図つています。糖尿病チームでは糖尿病教室を開催し、糖尿病診断に関与する各種検査頂日説明や測定値の解釈を患者さんに伝達しています。
また、血糖測定器の導入機種の検討なども行っています。
検体部門検査機器
| 検査機器 | 製品名 |
|---|---|
| 臨床化学自動分析装置 | TBA‐ FX8 |
| 免疫発光測定装置 | Alinity i |
| 全自動尿分析装置 | オーションMAX |
| 微生物検査装置 | Walkaway |
| 他項目自動血球分析装置 | XT-2000 |
| 全自動血液凝固測定装置 | CS1600 |
| 汎用血液ガス分析装置 | ABL90 |
| 全自動遺伝子分析装置 | SmartGene |
生理検査機器
| 検査機器 | 製品名 |
|---|---|
| 超音波検査装置 | ARIETTA850 |
| 超音波検査装置 | ARIETTA750 |
| 超音波検査装置 | ARIETTA650 |
| ポータブル超音波装置 | Venue50 |
| 多機能心電計×5台 | CardiMaxFPCシリーズ |
| 電子式診断用スパイロメーター | |
| 血圧脈波検査装置 | バセラVS-2500 |
| オージオメーター |
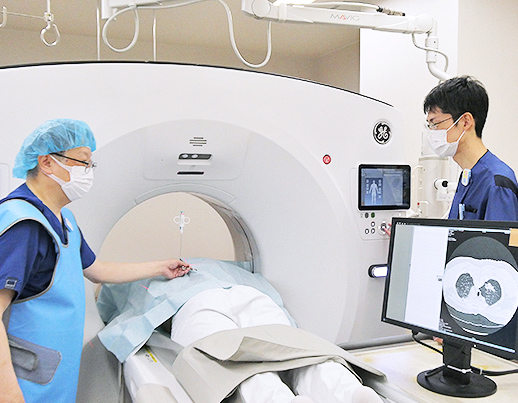
放射線部
患者さんの痛みや不調を画像という形に置き換え、診療の場へ伝える業務を行っています。
放射線部は現在、放射線診断専門医・IVR専門医1名をはじめ、診療放射線技師8名、放射線科看護師1名、事務員1名から構成されています。私たちは患者さんの痛みや不調を画像という形に置き換え、診療の場へ伝える業務を行っています。
2022年にはCT及びMRIの最新機器への更新およびバージョンアップにて日々の診療・救急医療・予防医療に対応しています。新しいCTにより患者さんへの医療被ばくのさらなる低減や小さい骨や血管などの鮮明な描出が可能になりました。MRIでは今までと同じ時間で高画質で情報の充実した画像が得られるようになりました。これらにより診断能のさらなる向上をはかっています。
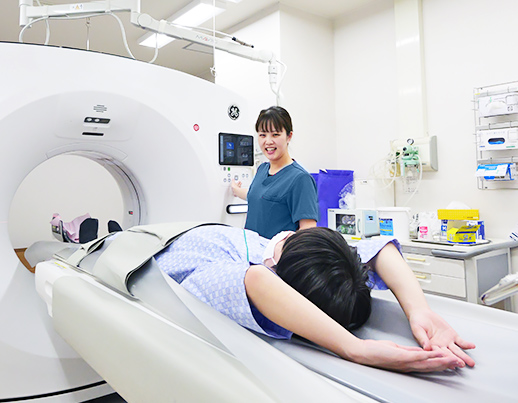
部門理念・基本方針
- 部門理念
- 1.診療放射線技術の向上と発達、ならびに公衆衛生の向上を図り、患者さんの健康維持に寄与する。
2.チーム医療に積極的に参加し、診療放射線技師としての知識、技術を発揮し、病院医療に貢献する。
- 基本方針
- 1.礼節や規則の遵守
2.他者と連携する姿勢
3.専門性を追求し自己研鑽する姿勢
4.後進育成への貢献
実施している主な検査
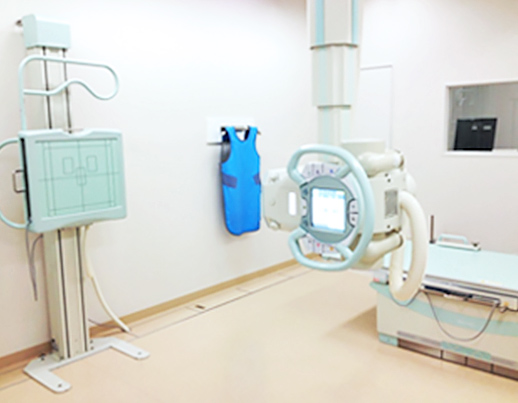
一般撮影検査
最新のFPD(フラットパネルディテクター)を導入し、全身のX線撮影を行っています。
従来よりも低被ばくで高画質な画像が撮影可能になりました。
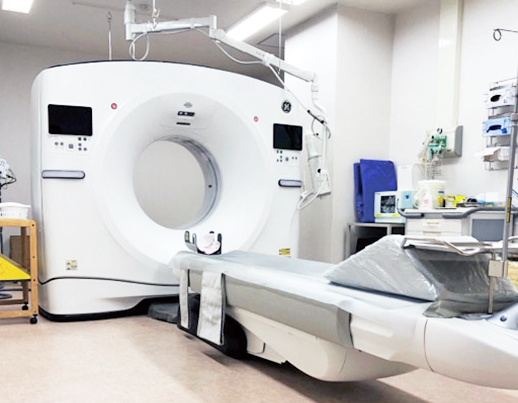
CT検査
2022年のCT装置更新に伴い、GE社製64列CT装置を導入致しました。最新のシステムによりX線被ばくの低減をしつつ、より詳細な情報が得られる高分解能画像が撮影可能です。
AI機能の搭載によりノイズが大幅に低減され、造影剤の減量や微細な血管の描出が可能となりました。心臓撮影においても、心臓の拍動の影響を抑える最新技術により、カテーテル検査を行わずに血管の病気の発見が可能です。
また、従来のCT装置と比べてトンネル径が22%大きく、閉所が苦手な方の負担軽減を実現しています。
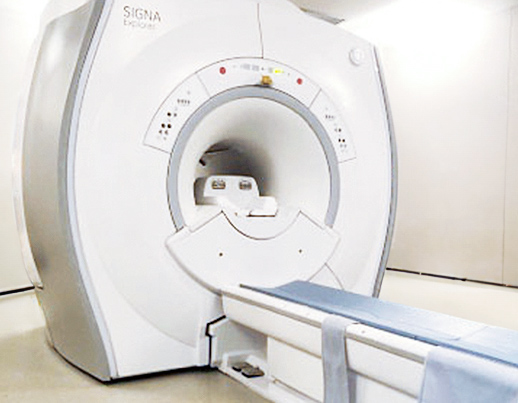
MRI検査
MRIでは放射線を使用しませんので、被ばくは全くありません。MRIは、磁場の中(装置内)でラジオ波(RF波)を発信させ、ラジオ波が体内に到達すると体内のプロトンの向きが変わり、向きが変わったプロトンが本来の向きに戻る際に発する信号を画像化しています。
2022年にMRI装置をバージョンアップしました。これにより多彩な臨床アプリケーションを搭載した機種となっており、今までと同じ時間でたくさんの情報が得られるようになりました。
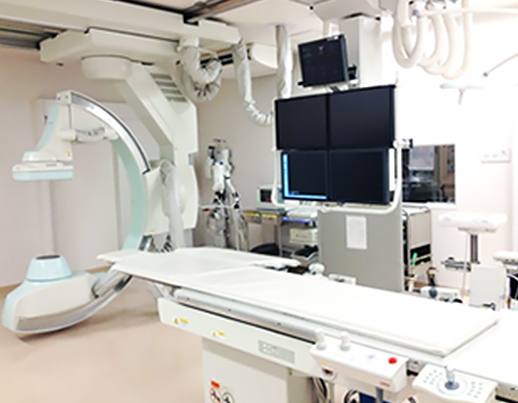
血管造影検査
透析シャント狭窄に対する血管形成術をはじめ、心臓カテーテル検査やペースメーカーの植込み術、末梢血管撮影、胸腹部血管撮影およびIVR治療までを行っています。
FPD(フラットパネルディテクター)を搭載しており、低被ばくで高画質な画像を得ることが可能になりました。

透視検査
上下部消化管検査、各種関節などの様々な検査・治療を行う装置です。こちらもFPD(フラットパネルディテクター)搭載により低被ばくで検査が行えます。
また、トモシンセシスという新しい撮影を行うことが可能で、一般撮影やCTでもわかりにくいような微小な骨折や金属挿入部付近の骨折や緩みなどの発見もしやすくなりました。
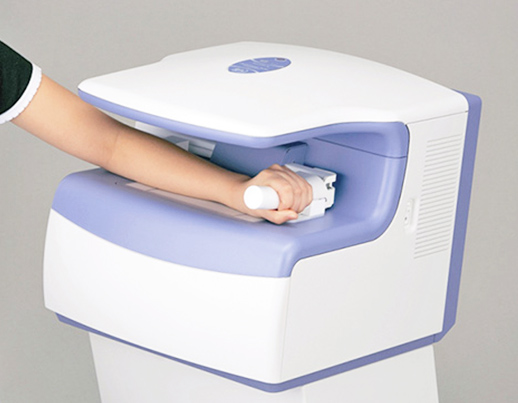
骨密度検査
手首の骨の密度を測定し、骨粗鬆症の発見・予防を行います。約15秒ほど手首を動かさず座っているだけで検査が行えます。
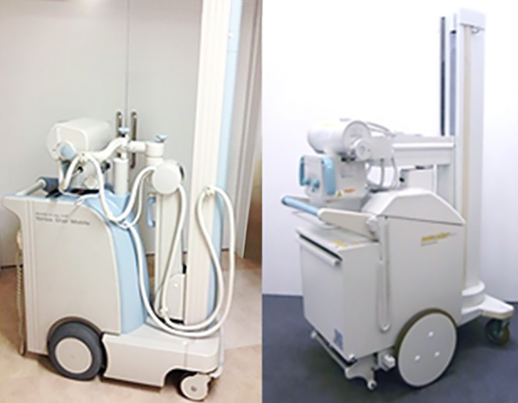
ポータブル撮影
移動型のX線撮影装置です。移動が困難な方のベットサイドでの撮影やERや救急時の緊急撮影、手術室などで主に使用します。
検査機器一覧
| 検査機器 | 製品名 | 製造元 |
|---|---|---|
| 一般撮影装置 | RADspeed Pro | 島津メディカルシステムズ |
| CT装置 | Revolution Ascend | GE Helthcare |
| MRI装置 | Signa HD e 1.5T | GE Helthcare |
| 血管造影装置 | Trinias C12 | 島津メディカルシステムズ |
| 透視装置 | SONIAL VISION Safire | 島津メディカルシステムズ |
| 骨密度装置 | DCS-600EX V | HITACHI ALOKA メディカル |
臨床工学部
患者さんに安全で安心して
使用できる医療機器、
信頼の医療技術を常に提供していくことを
目指しています。
臨床工学部は、血液浄化業務に加え、手術室での鏡視下手術の視野確保、輸液・シリンジポンプなどの中央管理、超音波診断装置を用いたシャントエコーによる機能・形態評価が加わるなど業務範囲の拡大に伴い、現在24名の臨床工学技士(Clinical Engineer : CE)で運営の方を行っています。
安全で安心かつ最良の医療を提供するという理念のもと、常に新しい技術や知識の習得に努め、医療水準の向上に貢献していき、患者さんに安全で安心して使用できる医療機器、信頼の医療技術を常に提供していくことを目指しています。

特徴
- 血液浄化装置や人工呼吸器などの生命維持装置の操作
- 管理機器の中央管理(点検・整備・修理)、トラブル対応
- 内視鏡カメラの洗浄・点検、患者さんに対する前後処置、検査中の医師介助
手術室などでの鏡視下手術の視野確保 - ペースメーカーのチェック、体外式ペースメーカーの操作・管理
- 超音波診断装置を用いたシャントエコーおよびエコー下穿刺
- 透析液の清浄化・管理
- 院内スタッフへの機器操作研修・安全教育
- 研究・学会発表
実施している主な検査項目
- 超音波診断装置を用いたシャントエコーによる機能評価(FV、RI、PIなど)、形態評価(血管径の測定、シャントマッピング作成など)
- ペースメーカーのチェック:閾値、波高値、抵抗値などのマニュアル測定
- RO水や透析液のエンドトキシン、生菌測定
認証資格
- 植込み型心臓不整脈デバイス認定士
- 1名
- 呼吸療法認定士
- 1名
- 透析技術認定士
- 2名
今後について
現場スタッフとの日常的なコミュニケーションや、機器操作に不安があるスタッフへの丁寧な説明など、人と人とのつながりを大切にしたチーム医療を実践していきたいと考えています。
また、CEは、医療機器の専門職として、単に装置の操作や管理を行うだけではなく、それぞれの患者さんの状態や治療方針を理解したうえで医師の指示のもと、機器の設定や安全管理を確実に行い、医療現場に技術的な視点から貢献していきたいと思います。

リハビリテーション部
急性期治療後から在宅復帰までを見据えた
リハビリテーションを提供しています。
リハビリテーション部は、医師1名・理学療法士22名・作業療法士10名・言語聴覚士1名が勤務しています。
理学療法(運動療法、物理療法)・作業療法(日常生活動作訓練)・言語聴覚療法(摂食・嚥下を含む)を中心とした診療を行っています。

特徴

リハビリ室はバリアフリーで、訓練フロアには入院リハビリ室・外来リハビリ室(物理療法室)、言語聴覚室の各スペースをワンフロアに配備して利便性に配慮すると共に、モデルハウスを設けて在宅復帰を目標とした訓練を重視しています。
自宅退院の方は要望に応じて、浴室・トイレなどの住宅改修の支援をいたします。院内は急性期、回復期、療養型病棟があります。ケアミックスという特徴を生かし、院内で継続したリハビリテーションが可能です。患者さん、セラピストにとって、望ましい環境となっています。
チーム制の導入
4名前後が1チームとなり、各チームにはリーダーがいます。
各セラピストには担当患者さんがいますが、チーム内の他のセラピストがフォローしながらチーム全体で患者さんに携わっていくシステムになっています。このシステムにより、治療プログラムを客観的に検討でき、スタッフの心理的安全性の維持、患者満足度の向上に繋がっています。

対象疾患
- 整形外科疾患
- 脳血管疾患
- 術後廃用症候群(外科、透析等)
- 呼吸リハビリテーション
- 心臓リハビリテーション
栄養管理室
入院患者さんの状態に応じた栄養管理を行い、
治療を支える体制を整えています。
栄養管理室は、管理栄養士を各病棟に配置し、病棟担当制のもと、多職種と連携しながら栄養管理や栄養指導業務を行う他、献立作成など食事療養業務を行っています。
また、栄養管理業務と関連して、院内における事務的補助業務にも携わり円滑な病院の運営の一助となるよう努めています。
病棟担当制の導入により、入院患者さんの状態を管理しやすくなり、より適切で迅速な栄養管理が可能となりました。これにより、治療を栄養面から支えると共に、チーム医療の充実にもつながっています。

-
栄養管理室
理念 Philosophy -
- 01. 安全かつ衛生的な食事療養の実践とサービスを提供します。
- 02. 患者さんの適切な栄養管理、栄養療法を実践します。

特長
当院では、病棟担当制を導入しており、特に急性期の患者さんについてはタイムリーな情報を得ることができ、栄養療法のプランニングの提案をはじめ、食事形態や内容の調整など状態に応じたきめ細やかな対応を行っています。専門職として多職種と連携しながら情報を共有し、患者さんの栄養状態の維持・改善に努めています。
当院は急性期からリハビリテーション病棟、慢性期まで対応しているためシームレスな栄養管理を行う事が出来ます。管理栄養士を身近に感じていただけるよう、栄養指導や栄養相談を通して患者さんが長期的に自己管理ができるよう疾患に応じた支援を行っています。
食事療養では、安全で衛生的な食事を基本とし、患者さん一人ひとりの病状にあわせた食事を治療の一環として提供しています。患者さんの状態に合わせた食形態や、食事内容の工夫を行い、適切な栄養管理を通して疾患の回復をサポートすると共に、退院後の食生活の参考となる食事の提供にも努めています。
資格取得
- 病態栄養専門管理栄養士
- がん病態栄養専門管理栄養士
- TNT-D専門管理栄養士
栄養指導業務
毎日個人指導枠を設けています。医師の指示の下いつでも受けることができます。
- 外来個人栄養指導
- 入院個人栄養指導
病棟担当の管理栄養士より、患者さんの生活状況を伺いながら実行しやすい食事療法を考えます。
チーム医療
当院では、チーム医療の一員として、NSTカンファレンス、南松ハートチーム(心臓リハビリテーション)、回復期リハビリテーションカンファレンス、ICTラウンドに参加しています。専門職として多職種と情報を共有しながら、患者さんの栄養状態の維持・改善に取り組んでいます。
また当院は、急性期からリハビリテーション病棟、慢性期まで対応しており、入院中から退院後まで切れ目のない栄養サポートを行っています。
管理栄養士をより身近に感じていただけるよう、また、栄養指導や栄養相談を通して患者さんが長期的に見て管理ができるよう、疾患に応じた支援を行っています。
栄養サポートチーム
NSTカンファレンス

医師、看護師、管理栄養士、薬剤師、理学療法士、臨床検査技師等多職種で入院患者さんの栄養状態改善に向けてカンファレンスを行っています。
南松ハートチーム
心臓リハビリテーション

医師、看護師、管理栄養士、薬剤師、理学療法士等多職種で心臓病の患者さんの病態について情報共有を行い、心臓病の改善に向けてカンファレンスを実施しています。
栄養管理室では、患者さんの栄養評価としてCONUT、GNRIの評価やINBODYの測定を行い、全身の体水分量を数値化しています。
また、食事摂取量の確認、食形態や栄養補助食品の付加検討など個別調整を行い、栄養状態の改善、維持に努めています。
回復期リハビリテーション
回復期カンファレンス

医師、看護師、管理栄養士、薬剤師、理学療法士、作業療法士、ソーシャルワーカーなど多職種でカンファレンスを実施しています。
対象患者さんにおいては入院時退院時の他、月に1度は必ず多職種で話し合いを設けています。
入院前と退院後は必ずしも同じ環境で過ごせるとは限りません。患者さんやご家族のお気持ちを第一に、医師をはじめ患者さんの病態やリハビリ、食事の状況を多職種で共有し合い、退院後も過ごしやすい環境づくりに努めています。
栄養指導業務
毎日個人栄養指導の時間を設けております。医師の指示の下、必要に応じていつでも受けることができます。
外来個人栄養指導
外来では、管理栄養士が個別にお話を伺い、普段のお食事や生活習慣に合わせて無理なく続けられる食事の工夫をご一緒に考えます。
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 午前 8:30~12:00 | 〇 | 〇 | 休診 | 休診 | 〇 | 〇 | 〇 |
| 午後 13:00~17:00 | 〇 | 〇 | 休診 | 休診 | 〇 | 〇 | 〇 |
※水曜、木曜、祝日、お盆、年末年始は休診日です。
入院個人栄養指導
病棟担当の管理栄養士がお部屋に伺い、ご自宅の生活に合わせた無理のない食事の工夫をご一緒に考えます。

食事療養業務
病院給食は安全かつ衛生的であり患者さん一人一人の病状にあった食事を治療の一環として提供しています。患者さんの状態に合わせた食形態の選定や、摂取しやすい食事の提案を行い、適切な栄養管理に結び付け疾患の回復をサポートします。退院後の栄養管理の見本となる食事の提供に努めています。
当院の給食部門は全面委託です。定期的に委託業者と給食会議を開催し、嗜好調査の結果などふまえながら献立内容や味付けの見直しを行っています。患者さんに満足していただける食事提供を目指し日々精進しております。
また、安全かつ衛生的な食事提供を行うことができるよう、細菌検査や講習会などを開催し、厨房内の衛生管理に努めております。
配膳時間
| 朝 | 7:20 |
|---|---|
| 昼 | 12:00 |
| 夕 | 18:00 |
特別治療食
当院で提供している治療食の一覧です。医師の指示の下、患者さんの病態に合わせ適切な食種で提供します。下記の食種は一般食ですが、食形態の調整にも対応しています。
| 特別治療食 | 対象疾患 |
|---|---|
| 塩分エネルギー調整食 | 心疾患 |
| エネルギー調整食 | 糖尿病・脂質異常症・肝疾患 |
| 潰瘍食 | 胃・十二指腸潰瘍 |
| 脂質調整食 | 膵臓疾患・胆のう疾患 |
| 貧血食 | 鉄欠乏性貧血 |
| タンパク調整食 | 腎不全・糖尿病性腎症 |
| 透析一般食 | 慢性腎不全・血液透析 |
食形態
当院は下記のように患者さんの咀嚼や嚥下状態に合わせて食事形態の調整を行っています。下記の写真は全て同じ献立です。形がなくなっても綺麗な盛り付けで彩の良いものを提供しています。
また、<きざみとろみ>の写真で使用している食器は自助食器です。
自助食器は、滑り止めがついており、片手でもすくいやすい反り返しのある形状です。身体機能の低下がみられる方、片麻痺、手指の障害、骨折などで利き手が使えない方等必要に応じて、食器の種類の変更をご提案しています。

常食

一口大

きざみ

きざみとろみ
※自助食器使用

ペースト
行事食
当院では月に2~3回、患者さんに季節を感じていただけるよう行事食を採用しています。
| 4月 | 昭和の日 |
|---|---|
| 5月 | 憲法記念日、母の日 |
| 6月 | 父の日 |
| 7月 | 七夕、土用の丑の日 |
| 8月 | お盆 |
| 9月 | 敬老の日 |
| 10月 | 地方祭 |
| 11月 | 文化の日 |
| 12月 | クリスマス、大晦日 |
| 1月 | 元旦、七草 |
| 2月 | 節分、天皇誕生日 |
| 3月 | ひなまつり |

土用の丑の日

地方祭

文化の日

クリスマス

大晦日

元旦
